La semaine dernière, je vous posais cette question : "Mon métabolisme est-il en compensation permanente ?"
Aujourd'hui, je vous donne les réponses.
Pas des généralités. Des mécanismes. Des données. Des leviers.
👇
La résistance à l'insuline n'est pas une sentence, c'est une adaptation et les adaptations, ça se défait.
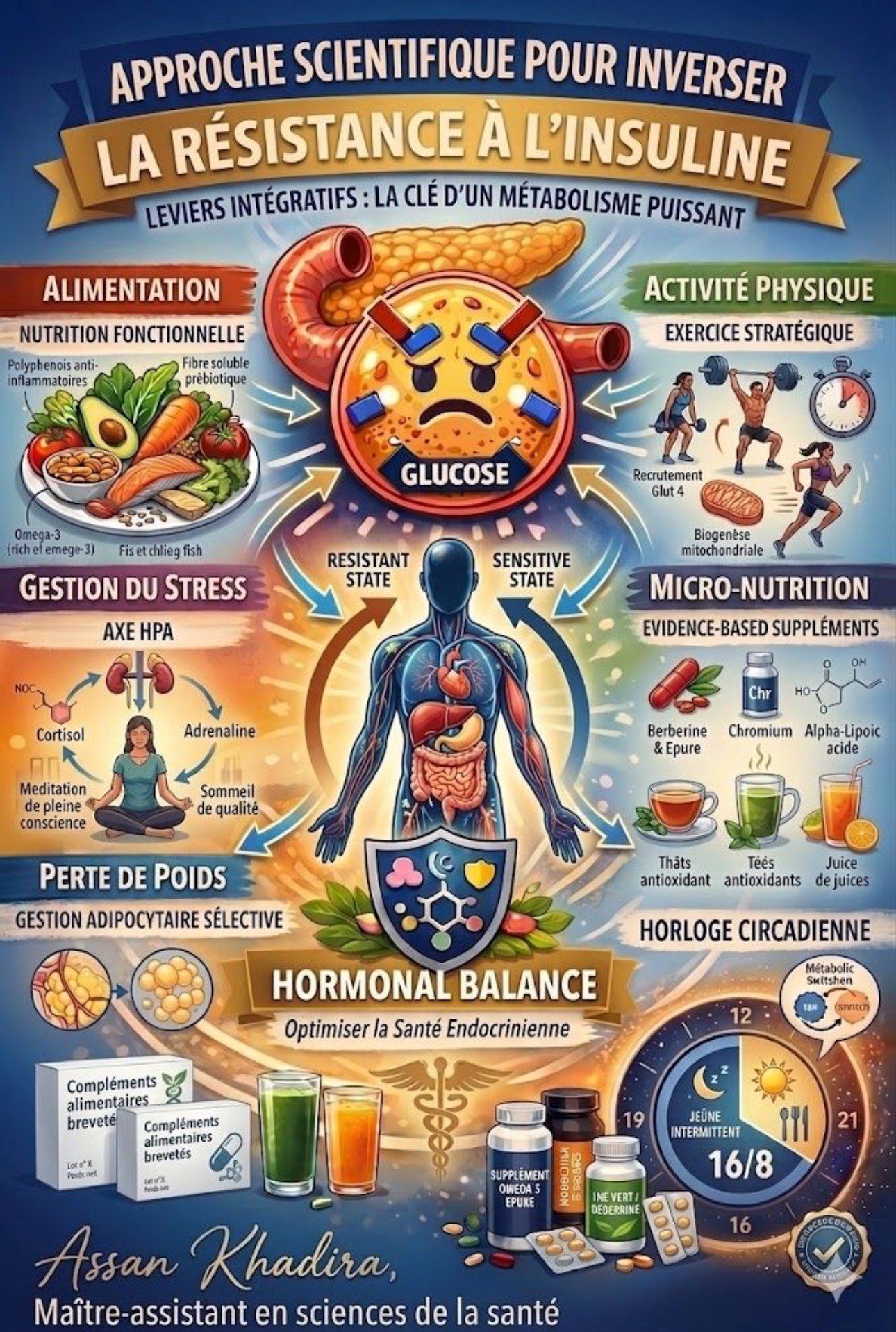
Voici les 5 leviers pour inverser la dynamique cette semaine :
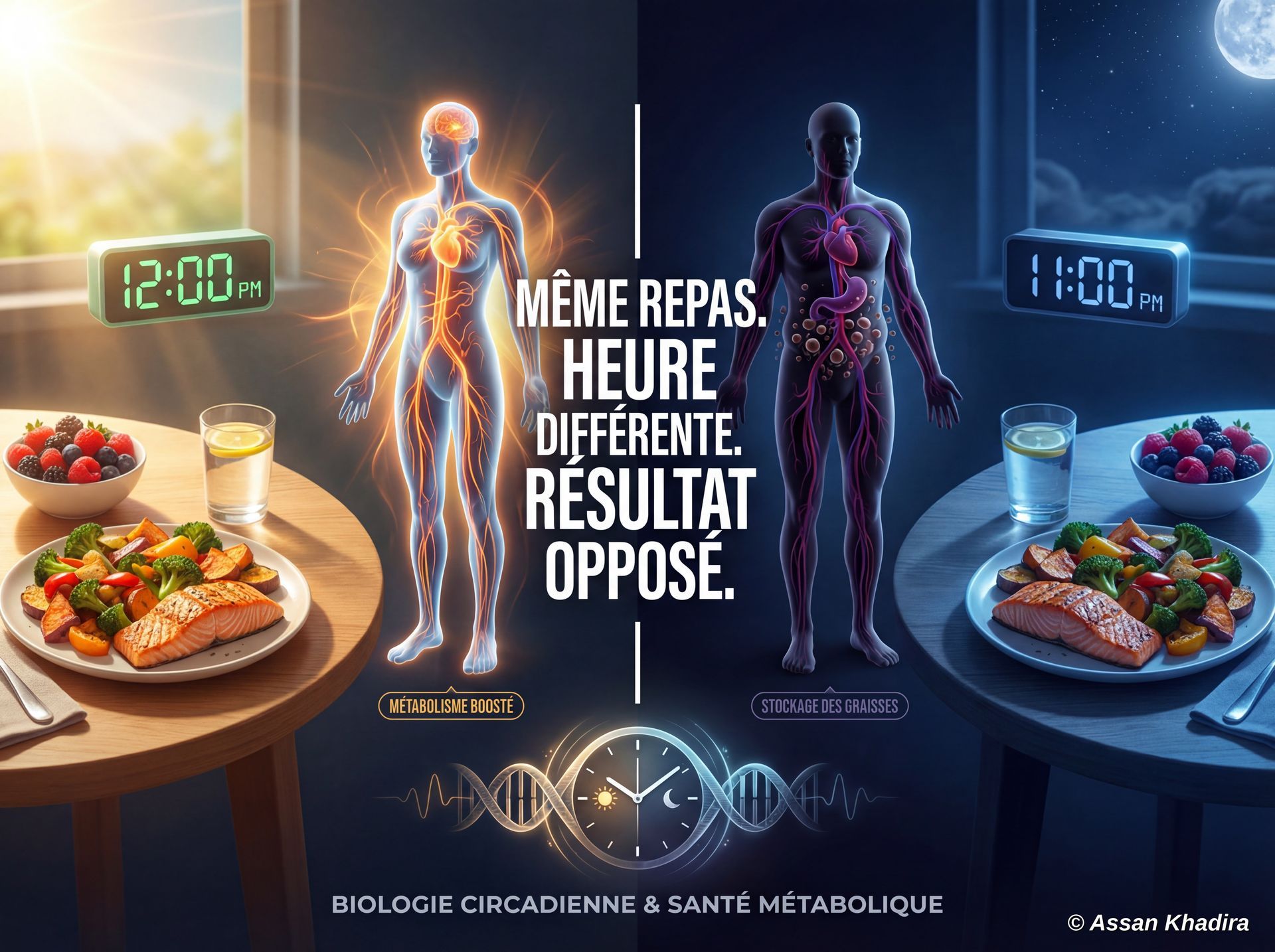
⏱ LEVIER 1 : La fréquence alimentaire
Le café sucré à 10h, le chocolat à 16h, le fruit en soirée…
Chaque prise alimentaire déclenche de l'insuline et une insuline constamment élevée entretient la résistance.
Ce n'est pas la quantité qui fait la différence, c'est le rythme. En effet, la littérature met en évidence une réduction de 52 % de l'insulinémie en 12 mois avec une fenêtre alimentaire structurée contre 14 % avec la restriction calorique classique. À poids perdu identique. (Varady et al., 2019)
🥗 LEVIER 2: La qualité des apports
Vous connaissez l'index glycémique mais connaissez-vous l'index insulinémique ?
Un yaourt nature par exemple a un index glycémique faible mais un index insulinémique élevé.
Supprimer le sucre ne suffit pas si vous maintenez une insuline élevée par d'autres voies.
La vraie question n'est donc pas : "Cet aliment fait-il monter ma glycémie ?" mais : "Cet aliment fait-il sécréter de l'insuline à mon pancréas ?"
💪 LEVIER 3 : La masse musculaire
Le muscle squelettique capte plus de 80 % du glucose post-prandial (Merz & Thurmond, 2020)
Ce n'est pas un organe parmi d'autres, c'est le régulateur central de votre homéostasie glucidique.
La sarcopénie n'est pas seulement un problème de force, c'est un problème métabolique.
Chaque kilogramme de muscle supplémentaire améliore la captation du glucose indépendamment de tout régime.
Vous faites de l'activité physique mais faites-vous du renforcement musculaire dans un objectif métabolique ?
😴 LEVIER 4 : Le sommeil
Une seule nuit de restriction partielle de sommeil réduit la sensibilité à l'insuline hépatique et périphérique. (Donga et al., 2010)
Une nuit, pas des semaines, une seule nuit.
Pour les professionnels en gardes de nuit, en horaires décalés, en rythmes fractionnés, ce levier est probablement le premier à adresser.
Le sommeil n'est pas un luxe récupérateur, c'est une intervention métabolique.
🧠 LEVIER 5 : La régulation du stress
Le cortisol est indispensable mais chroniquement élevé, il devient l'un des principaux drivers de la résistance à l'insuline.
Chaque point de stress supplémentaire sur l'échelle de stress perçu = +0,1 sur le HOMA-IR. (Beaulieu et al., 2021) . Il s'agit donc d'une relation dose-dépendante, documentée et mesurable.
La gestion du stress n'est pas uniquement une question de bien-être mais également et surtout une question de biologie insulinique.
📊 ÉVALUEZ VOTRE TERRAIN
HOMA-IR = (insulinémie à jeun × glycémie à jeun) ÷ 22,5
🟢 < 1,5 → Sensibilité optimale
🟡 1,5 – 2,5 → Zone de vigilance
🟠 2,5 – 3,5 → Hyper-insulinémie compensatoire
🔴 > 3,5 → Résistance établie
Ce bilan coûte moins de 10 euros mais ne fait pas partie du bilan de routine alors qu'il devrait.
Vous êtes fatigué(e), vous grossissez malgré une alimentation adaptée et votre bilan est "normal" mais vous n'allez pas bien. La glycémie ne raconte qu'une partie de l'histoire. L'autre partie, c'est l'insuline.
Et l'insuline, ça se mesure. Ça s'interprète. Et surtout, ça se corrige.
Lequel de ces 5 leviers est votre maillon faible ?
La fréquence alimentaire ? La qualité des apports ? La masse musculaire ? Le sommeil ? Le stress ?
La réversibilité métabolique ne commence pas par un protocole parfait mais par un seul levier, activé avec cohérence.
Répondez en commentaire, je lis chaque réponse.
Et si cet article vous a appris quelque chose que la formation initiale ne vous a pas enseigné, partagez-le à un collègue.
À la semaine prochaine pour la suite.
Assan Khadira
#SantéMétabolique #RésistanceInsuline #CoachMétabolique #MédecinePreventive #SantéDesSOignants

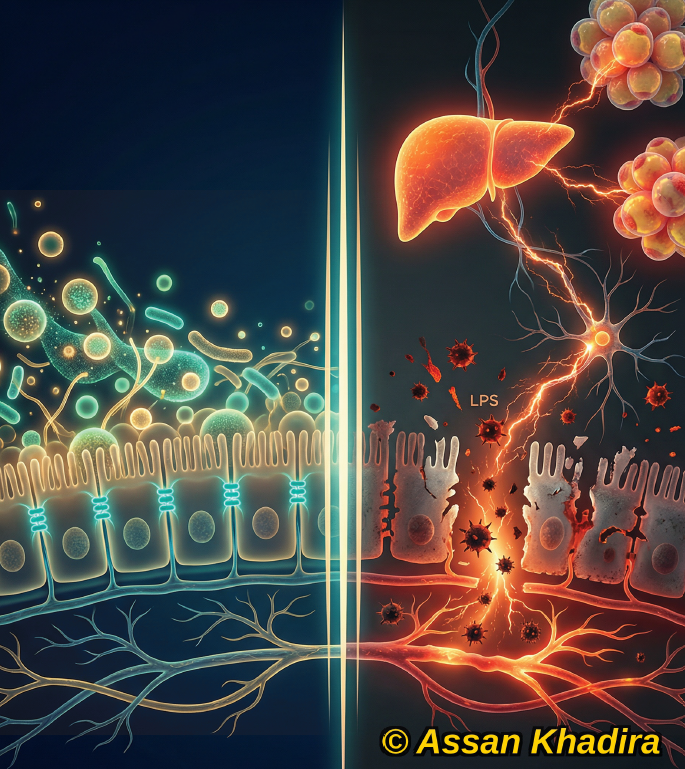
Être épuisé en permanence n’est pas normal ! C’est souvent un signal biologique d’alarme : * Réveil non réparateur. * Brouillard mental. * Irritabilité. * Difficultés de concentration. * Baisse de motivation. * Sensation d’épuisement malgré le repos. Ces symptômes ne sont pas anodins. J’observe régulièrement combien la fatigue chronique est banalisée… alors qu’elle reflète souvent un déséquilibre physiologique. Penser qu’il suffit de dormir davantage ou plus se reposer est un leurre. La réalité est bien plus complexe car la fatigue chronique est multifactorielle. Elle peut impliquer : → une inflammation de bas grade
→ une dysrégulation du système nerveux autonome
→ un sommeil non récupérateur
→ une surcharge allostatique chronique
→ des déséquilibres métaboliques ou hormonaux Dans certains cas, elle peut également révéler une pathologie : apnée du sommeil, syndrome inflammatoire, troubles thyroïdiens, carences nutritionnelles, … La fatigue n’est pas une fatalité. Voici 5 leviers scientifiquement validés pour restaurer votre énergie biologique : 1. Restaurer un sommeil récupérateur :
Un sommeil fragmenté ou de mauvaise qualité augmente l’inflammation, perturbe la régulation hormonale et entretient la fatigue chronique (Veler, 2023). 2. Réduire l’inflammation :
Une fatigue persistante est fréquemment associée à une activation inflammatoire chronique de bas grade (Chmielewski et al., 2023). 3. Bouger… mais intelligemment :
Contrairement aux idées reçues, l’activité physique adaptée reste l’un des outils les plus efficaces contre la fatigue chronique (Barakou et al., 2023). 4. Soutenir votre métabolisme :
Les fluctuations glycémiques, l’excès d’aliments ultra-transformés et certaines carences nutritionnelles entretiennent l’épuisement. Une alimentation riche en protéines, fibres, micronutriments et oméga-3 soutient la production énergétique mitochondriale et la résilience métabolique. De plus, certains programmes nutritionnels brevetés permettent d’apporter de manière ciblée des composés bioactifs soutenant l’équilibre métabolique et la vitalité cellulaire. 5. Rééduquer le système nerveux :
Le stress chronique maintient l’organisme dans un état d’hypervigilance biologique. Respiration lente, cohérence cardiaque, méditation et exposition à la lumière naturelle peuvent améliorer la variabilité cardiaque et favoriser un retour à un état physiologique plus stable (Garis et al., 2023). C’est essentiel car retrouver une énergie stable permet : une meilleure clarté mentale
un sommeil plus profond
une concentration durable
un métabolisme plus efficace
une meilleure résilience physique et psychique Votre fatigue, c’est souvent votre physiologie qui demande de l’aide. Depuis quand ressentez-vous une fatigue qui ne disparaît pas vraiment malgré le repos ? À bientôt Assan Khadira #FatigueChronique
#SantéMétabolique
#ÉpuisementInvisible
#Neurosciences
#SantéPréventive Barakou, I., Sakalidis, K. E., Abonie, U. S., Finch, T., Hackett, K. L., & Hettinga, F. J. (2023). Effectiveness of physical activity interventions on reducing perceived fatigue among adults with chronic conditions: A systematic review and meta-analysis of randomised controlled trials. Scientific Reports, 13, 14582. https://doi.org/10.1038/s41598-023-41075-8 Chmielewski, G., Majewski, M. S., Kuna, J., M ikiewicz, M., & Krajewska-Włodarczyk, M. (2023). Fatigue in inflammatory joint diseases. International Journal of Molecular Sciences, 24(15), 12040. https://doi.org/10.3390/ijms241512040 Garis, G., Haupts, M., Duning, T., & Hildebrandt, H. (2023). Heart rate variability and fatigue in MS: Two parallel pathways representing disseminated inflammatory processes? Neurological Sciences, 44, 83–98. https://doi.org/10.1007/s10072-022-06385-1 Veler, H. (2023). Sleep and inflammation: Bidirectional relationship. Sleep Medicine Clinics, 18(2), 213–218. https://doi.org/10.1016/j.jsmc.2023.02.003

Chez les soignants, certaines sensations deviennent rapidement familières. Une fatigue qui persiste malgré le repos. Un sommeil fragmenté. Des variations d’appétit. Une énergie inégale au fil de la journée. Ces signes sont souvent banalisés. Attribués aux horaires, au stress, à la charge émotionnelle du métier. Et, en un sens, cette lecture n’est pas fausse. Le corps humain possède une capacité remarquable : l’adaptation. Sur le plan physiologique, il ajuste en permanence ses systèmes hormonaux, métaboliques et nerveux pour maintenir une forme de stabilité interne, ce que l’on appelle l’homéostasie. Chez les soignants, cette adaptation est sollicitée de manière chronique. Les horaires décalés perturbent les rythmes circadiens. Le stress répété active durablement l’axe hypothalamo-hypophyso-surrénalien. Le manque de récupération modifie la régulation du cortisol, de l’insuline, de la leptine ou encore de la ghréline. Individuellement, ces ajustements sont réversibles. Mais lorsqu’ils deviennent la norme, le corps ne revient plus réellement à l’équilibre initial. Il fonctionne autrement. C’est là que la frontière devient floue entre adaptation et déséquilibre. D’un point de vue métabolique, il ne s’agit pas d’un effondrement brutal. La dérégulation est progressive, silencieuse, souvent longtemps asymptomatique. Le corps continue d’assurer les fonctions essentielles. Il compense. Cette compensation a toutefois un coût biologique. Une augmentation de l’inflammation de bas grade. Une altération de la sensibilité à l’insuline. Une récupération moins efficace. Une tolérance au stress qui diminue avec le temps. Rien qui empêche d’exercer. Mais suffisamment pour que le corps ne soit plus réellement en bonne santé. Dans le monde du soin, on confond fréquemment capacité fonctionnelle et équilibre physiologique. Tant que le soignant travaille, tient ses gardes, reste performant, le reste passe au second plan. Pourtant, le corps envoie des signaux bien avant la pathologie. Ils sont simplement discrets, diffus, faciles à rationaliser. Ce n’est ni un manque de connaissances, ni un déni. C’est une conséquence directe d’un métier qui valorise l’endurance et la disponibilité. La question n’est donc pas : « Suis-je encore capable d’assurer ? » mais plutôt : « Dans quel état physiologique mon corps assure-t-il aujourd’hui ? » Ce texte n’a pas pour objectif de médicaliser le quotidien des soignants. Il vise à rappeler une réalité souvent oubliée : l’adaptation chronique n’est pas un état neutre pour l’organisme. Dans le prochain article, nous aborderons ce que ces déséquilibres silencieux peuvent produire à moyen terme, et pourquoi ils sont si souvent invisibles… même aux yeux des professionnels de santé. Assan Khadira

Je m’adresse ici à vous, infirmiers, héros du quotidien. À ceux qui tiennent, qui s’adaptent, qui encaissent. À ceux pour qui la fatigue est devenue un bruit de fond. Infirmier spécialisé, cadre de santé, maître-assistant et coach en santé métabolique… J’ai appris à observer le corps sous différents angles : scientifique, clinique, humain. Et s’il y a bien une chose qui m’a frappé au fil des années, c’est celle-ci : les soignants parlent très bien de la santé… sauf de la leur. Non pas par ignorance. Mais par habitude. Habitude de faire passer l’autre avant soi. Habitude de fonctionner en mode “ça ira”. Habitude de considérer certains signaux comme normaux : la fatigue persistante, le sommeil haché, les repas rapides, le stress constant. Après tout, c’est le métier, non ? Le corps des soignants est incroyablement adaptable. Il s’ajuste aux horaires décalés, aux nuits, à la charge mentale, au stress émotionnel. Il compense. Longtemps. Mais cette capacité d’adaptation a un coût, souvent invisible au début. La santé métabolique ne se dérègle pas du jour au lendemain. Elle s’altère progressivement, en silence, pendant que l’on continue à assurer. Pendant que l’on minimise. Pendant que l’on repousse. Et c’est là que quelque chose mérite, peut-être, d’être interrogé. À partir de quand “tenir” devient-il autre chose que “aller bien” ? Cette question n’est pas une critique. Encore moins une injonction. C’est une invitation à regarder autrement ce que l’on vit dans ce métier. Beaucoup de soignants savent reconnaître les signes chez leurs patients. Mais quand il s’agit d’eux-mêmes, ils rationalisent. Ils s’adaptent encore. Ils attendent. Ce premier post n’est pas là pour proposer des solutions. Il est là pour ouvrir un espace de réflexion. Un espace où la santé du soignant a autant de valeur que celle qu’il protège au quotidien. Et si, pour une fois, la question n’était pas : “Est-ce que je tiens ?” mais plutôt : “Comment va réellement mon corps en ce moment ?” Si cette question te traverse l’esprit, même brièvement, alors ce post a rempli son rôle. Ce n’est que le début. Assan Khadira