Le problème de nombreuses maladies chroniques n’est peut-être pas l’organe.
C’est le carburant… et la façon dont le corps le gère.
Et au centre de ce système se trouve une hormone dont nous parlons trop peu : l’insuline.
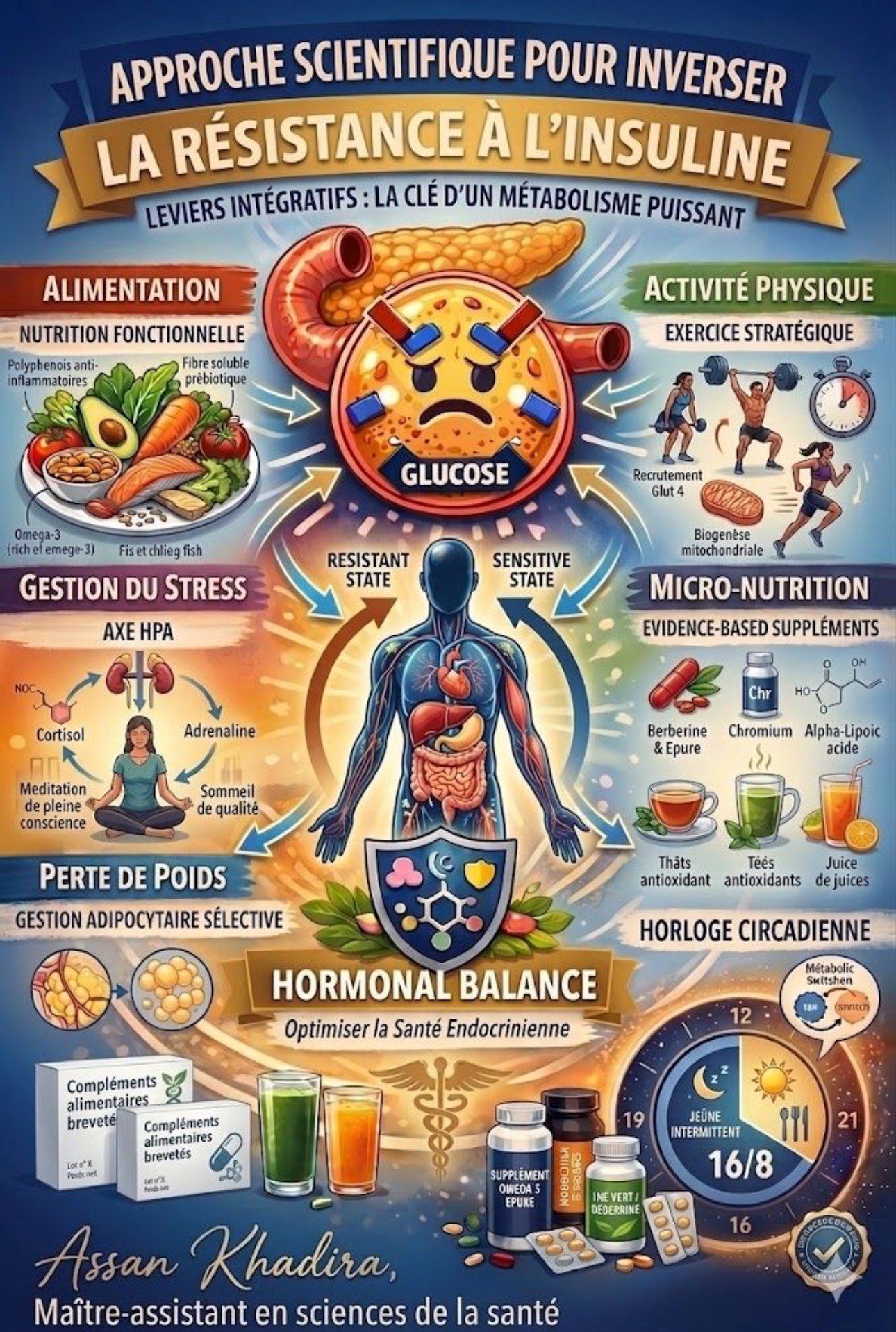
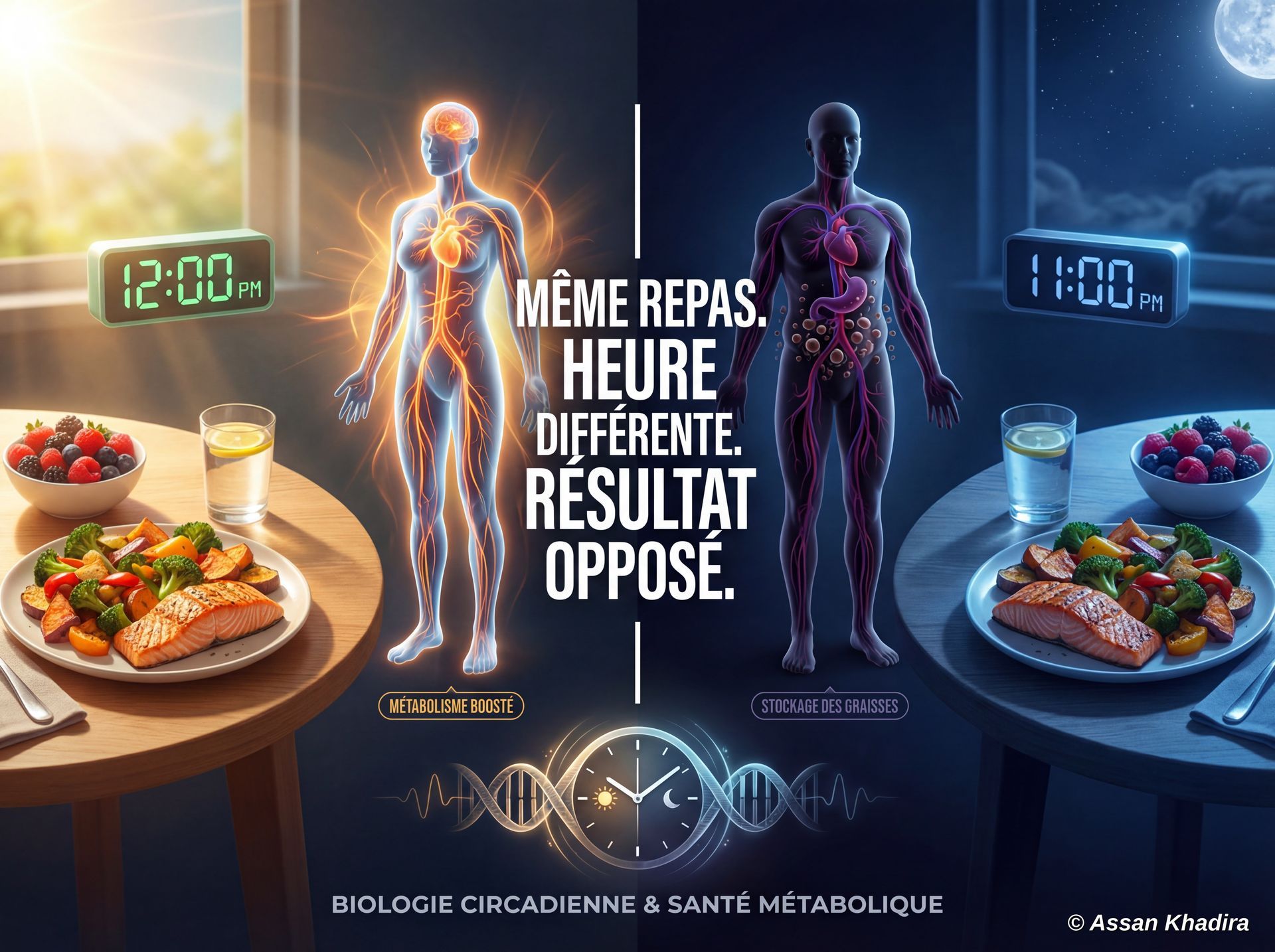
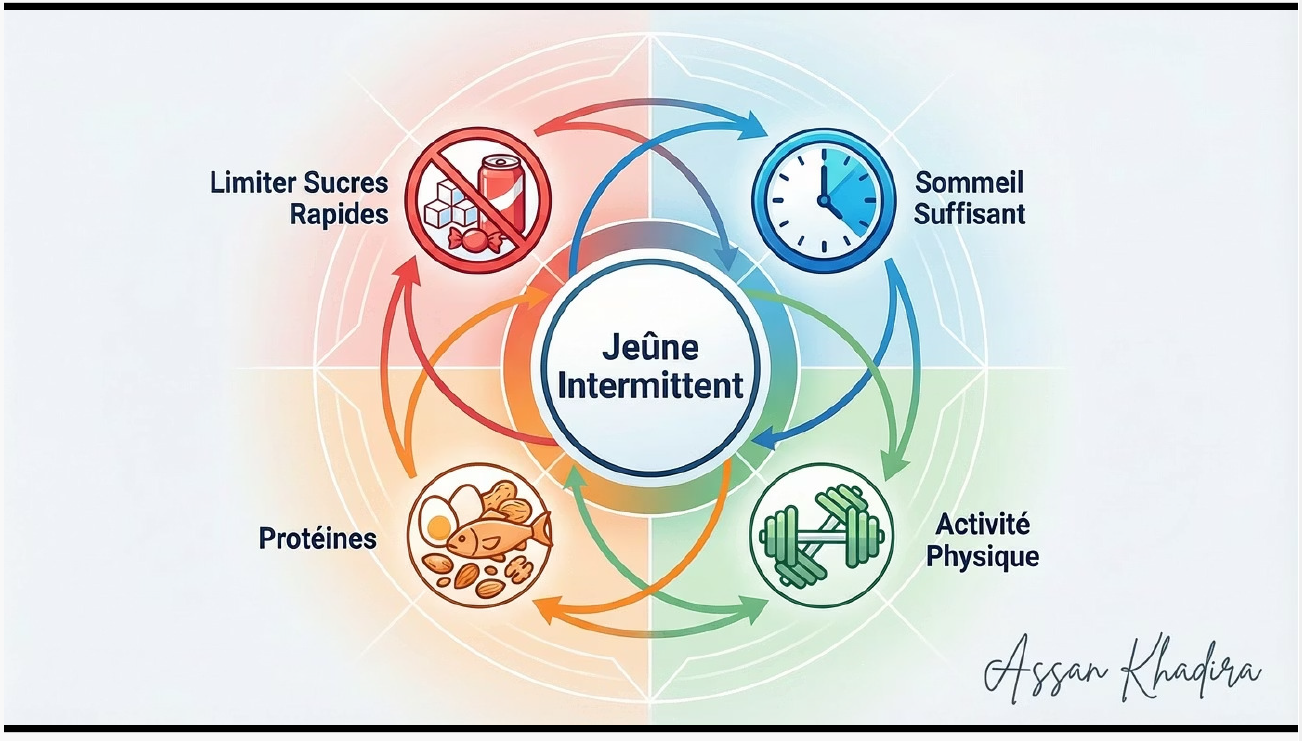
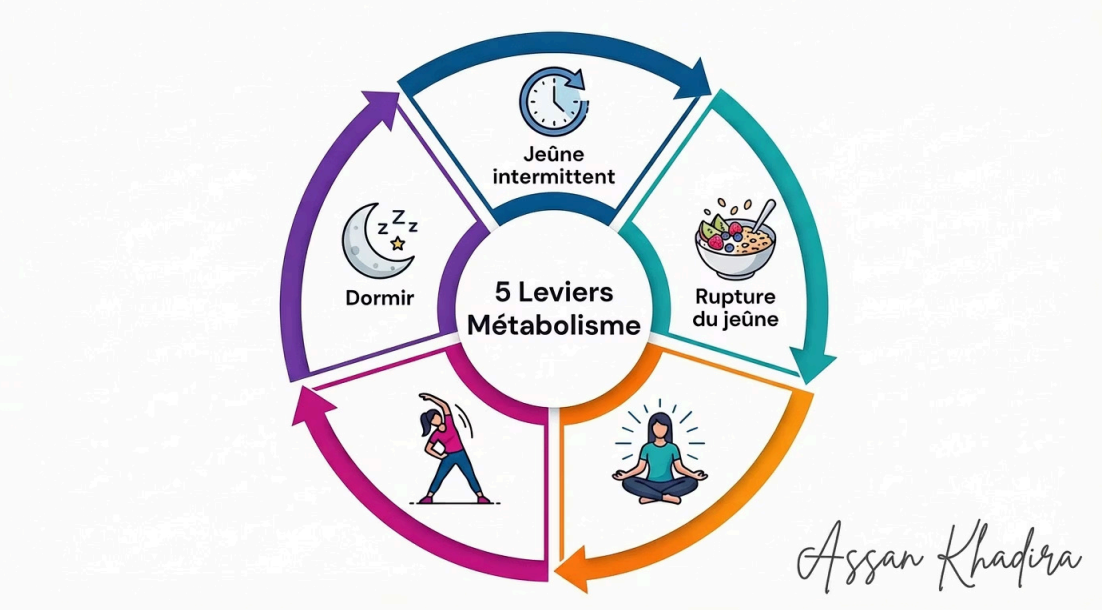
La semaine dernière, je vous ai présenté 5 leviers pour améliorer la sensibilité à l’insuline : fréquence alimentaire (jeune intermittent), qualité des apports, masse musculaire, sommeil et gestion du stress.
Mais une question mérite d’être posée.
Pourquoi ces leviers sont-ils si puissants ?
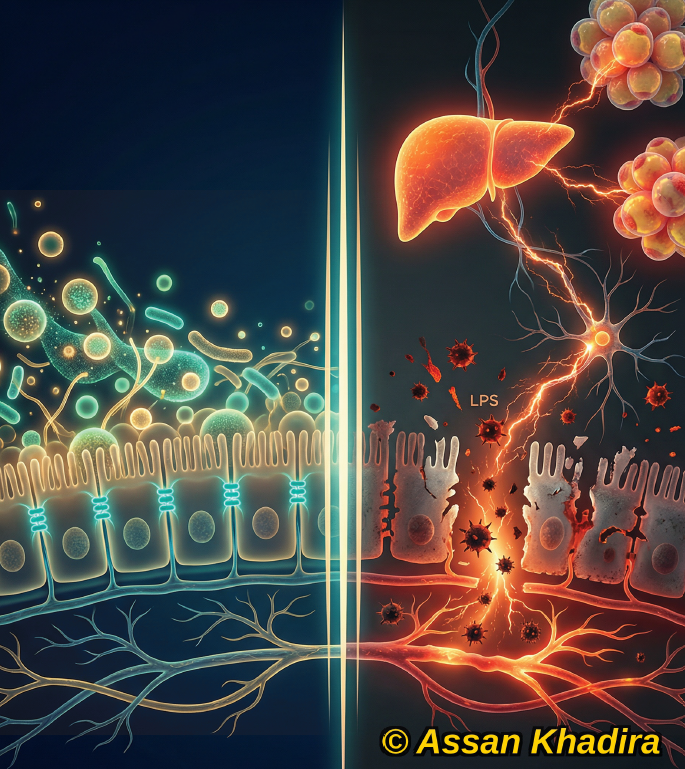
Parce que la résistance à l’insuline n’est pas seulement un problème de glycémie.
C’est l’un des mécanismes physiopathologiques les plus impliqués dans les maladies chroniques modernes.
En 1988, le physiologiste Gerald Reaven proposait déjà que plusieurs maladies chroniques partagent une racine métabolique commune : la résistance à l’insuline (Reaven, 1988).
Plus de 30 ans plus tard, la littérature confirme largement cette hypothèse (Samuel & Shulman, 2012).
Voici ce que la littérature scientifique montre lorsqu’on regarde les maladies chroniques à travers le prisme de l’insuline :
1) Diabète de type 2 : L’insuline augmente pour compenser la résistance périphérique jusqu’à l’épuisement des cellules β
2) Obésité : L’insuline stimule le stockage lipidique et bloque la mobilisation des graisses
3) Stéatose hépatique métabolique: L’hyperinsulinémie active la lipogenèse hépatique et l’accumulation de triglycérides
4) Maladies cardiovasculaires : La résistance à l’insuline favorise inflammation vasculaire et dysfonction endothéliale
5) Syndrome des ovaires polykystiques: L’insuline stimule la production ovarienne d’androgènes
5) Maladie d’Alzheimer: Altération de la signalisation insulinique cérébrale
6) Certains cancers : L’insuline agit comme facteur de croissance favorisant la prolifération cellulaire
Ces mécanismes sont largement documentés dans la littérature biomédicale (Samuel & Shulman, 2012 ; Pollak, 2008 ; Craft, 2005).
Des publications récentes continuent de confirmer l’association entre résistance à l’insuline et maladies cardiovasculaires ou oncologiques (Szablewski, 2024 ; Yang et al., 2024).
Une métaphore simple :
Imaginez que votre métabolisme fonctionne comme un système de gestion de carburant.
Le glucose est un carburant.
Les lipides en sont un autre.
L’insuline agit comme le chef d’orchestre qui décide quel carburant utiliser et quand le stocker.
Quand ce système devient résistant au signal insulinique, l’organisme perd sa capacité à gérer efficacement son énergie. Et c’est là que le terrain métabolique commence à se dérégler.
💬 Questions pour vous :
Saviez-vous que la résistance à l’insuline pouvait être impliquée dans autant de maladies chroniques ?
En santé métabolique, nous ne traitons pas seulement des maladies. Nous modifions la trajectoire biologique.
À la semaine prochaine
Assan Khadira
#SantéMétabolique
#Insulinorésistance
#ScienceDuMétabolisme
#SantéDesSoignants
#PréventionSanté
Sources :
Craft, S. (2005). Insulin resistance and Alzheimer’s disease pathogenesis. Alzheimer Disease & Associated Disorders, 19(2), 91–97.
Pollak, M. (2008). Insulin and insulin-like growth factor signalling in neoplasia. Nature Reviews Cancer, 8(12), 915–928.
Reaven, G. M. (1988). Role of insulin resistance in human disease. Diabetes, 37(12), 1595–1607.
Samuel, V. T., & Shulman, G. I. (2012). Mechanisms for insulin resistance: Common threads and missing links. Cell, 148(5), 852–871.
Szablewski, L. (2024). Insulin resistance and cancer risk. Current Oncology, 31, 998–1027.
Yang, T., et al. (2024). Insulin resistance and coronary inflammation. Cardiovascular Diabetology, 23, 79.

Être épuisé en permanence n’est pas normal ! C’est souvent un signal biologique d’alarme : * Réveil non réparateur. * Brouillard mental. * Irritabilité. * Difficultés de concentration. * Baisse de motivation. * Sensation d’épuisement malgré le repos. Ces symptômes ne sont pas anodins. J’observe régulièrement combien la fatigue chronique est banalisée… alors qu’elle reflète souvent un déséquilibre physiologique. Penser qu’il suffit de dormir davantage ou plus se reposer est un leurre. La réalité est bien plus complexe car la fatigue chronique est multifactorielle. Elle peut impliquer : → une inflammation de bas grade
→ une dysrégulation du système nerveux autonome
→ un sommeil non récupérateur
→ une surcharge allostatique chronique
→ des déséquilibres métaboliques ou hormonaux Dans certains cas, elle peut également révéler une pathologie : apnée du sommeil, syndrome inflammatoire, troubles thyroïdiens, carences nutritionnelles, … La fatigue n’est pas une fatalité. Voici 5 leviers scientifiquement validés pour restaurer votre énergie biologique : 1. Restaurer un sommeil récupérateur :
Un sommeil fragmenté ou de mauvaise qualité augmente l’inflammation, perturbe la régulation hormonale et entretient la fatigue chronique (Veler, 2023). 2. Réduire l’inflammation :
Une fatigue persistante est fréquemment associée à une activation inflammatoire chronique de bas grade (Chmielewski et al., 2023). 3. Bouger… mais intelligemment :
Contrairement aux idées reçues, l’activité physique adaptée reste l’un des outils les plus efficaces contre la fatigue chronique (Barakou et al., 2023). 4. Soutenir votre métabolisme :
Les fluctuations glycémiques, l’excès d’aliments ultra-transformés et certaines carences nutritionnelles entretiennent l’épuisement. Une alimentation riche en protéines, fibres, micronutriments et oméga-3 soutient la production énergétique mitochondriale et la résilience métabolique. De plus, certains programmes nutritionnels brevetés permettent d’apporter de manière ciblée des composés bioactifs soutenant l’équilibre métabolique et la vitalité cellulaire. 5. Rééduquer le système nerveux :
Le stress chronique maintient l’organisme dans un état d’hypervigilance biologique. Respiration lente, cohérence cardiaque, méditation et exposition à la lumière naturelle peuvent améliorer la variabilité cardiaque et favoriser un retour à un état physiologique plus stable (Garis et al., 2023). C’est essentiel car retrouver une énergie stable permet : une meilleure clarté mentale
un sommeil plus profond
une concentration durable
un métabolisme plus efficace
une meilleure résilience physique et psychique Votre fatigue, c’est souvent votre physiologie qui demande de l’aide. Depuis quand ressentez-vous une fatigue qui ne disparaît pas vraiment malgré le repos ? À bientôt Assan Khadira #FatigueChronique
#SantéMétabolique
#ÉpuisementInvisible
#Neurosciences
#SantéPréventive Barakou, I., Sakalidis, K. E., Abonie, U. S., Finch, T., Hackett, K. L., & Hettinga, F. J. (2023). Effectiveness of physical activity interventions on reducing perceived fatigue among adults with chronic conditions: A systematic review and meta-analysis of randomised controlled trials. Scientific Reports, 13, 14582. https://doi.org/10.1038/s41598-023-41075-8 Chmielewski, G., Majewski, M. S., Kuna, J., M ikiewicz, M., & Krajewska-Włodarczyk, M. (2023). Fatigue in inflammatory joint diseases. International Journal of Molecular Sciences, 24(15), 12040. https://doi.org/10.3390/ijms241512040 Garis, G., Haupts, M., Duning, T., & Hildebrandt, H. (2023). Heart rate variability and fatigue in MS: Two parallel pathways representing disseminated inflammatory processes? Neurological Sciences, 44, 83–98. https://doi.org/10.1007/s10072-022-06385-1 Veler, H. (2023). Sleep and inflammation: Bidirectional relationship. Sleep Medicine Clinics, 18(2), 213–218. https://doi.org/10.1016/j.jsmc.2023.02.003

Chez les soignants, certaines sensations deviennent rapidement familières. Une fatigue qui persiste malgré le repos. Un sommeil fragmenté. Des variations d’appétit. Une énergie inégale au fil de la journée. Ces signes sont souvent banalisés. Attribués aux horaires, au stress, à la charge émotionnelle du métier. Et, en un sens, cette lecture n’est pas fausse. Le corps humain possède une capacité remarquable : l’adaptation. Sur le plan physiologique, il ajuste en permanence ses systèmes hormonaux, métaboliques et nerveux pour maintenir une forme de stabilité interne, ce que l’on appelle l’homéostasie. Chez les soignants, cette adaptation est sollicitée de manière chronique. Les horaires décalés perturbent les rythmes circadiens. Le stress répété active durablement l’axe hypothalamo-hypophyso-surrénalien. Le manque de récupération modifie la régulation du cortisol, de l’insuline, de la leptine ou encore de la ghréline. Individuellement, ces ajustements sont réversibles. Mais lorsqu’ils deviennent la norme, le corps ne revient plus réellement à l’équilibre initial. Il fonctionne autrement. C’est là que la frontière devient floue entre adaptation et déséquilibre. D’un point de vue métabolique, il ne s’agit pas d’un effondrement brutal. La dérégulation est progressive, silencieuse, souvent longtemps asymptomatique. Le corps continue d’assurer les fonctions essentielles. Il compense. Cette compensation a toutefois un coût biologique. Une augmentation de l’inflammation de bas grade. Une altération de la sensibilité à l’insuline. Une récupération moins efficace. Une tolérance au stress qui diminue avec le temps. Rien qui empêche d’exercer. Mais suffisamment pour que le corps ne soit plus réellement en bonne santé. Dans le monde du soin, on confond fréquemment capacité fonctionnelle et équilibre physiologique. Tant que le soignant travaille, tient ses gardes, reste performant, le reste passe au second plan. Pourtant, le corps envoie des signaux bien avant la pathologie. Ils sont simplement discrets, diffus, faciles à rationaliser. Ce n’est ni un manque de connaissances, ni un déni. C’est une conséquence directe d’un métier qui valorise l’endurance et la disponibilité. La question n’est donc pas : « Suis-je encore capable d’assurer ? » mais plutôt : « Dans quel état physiologique mon corps assure-t-il aujourd’hui ? » Ce texte n’a pas pour objectif de médicaliser le quotidien des soignants. Il vise à rappeler une réalité souvent oubliée : l’adaptation chronique n’est pas un état neutre pour l’organisme. Dans le prochain article, nous aborderons ce que ces déséquilibres silencieux peuvent produire à moyen terme, et pourquoi ils sont si souvent invisibles… même aux yeux des professionnels de santé. Assan Khadira

Je m’adresse ici à vous, infirmiers, héros du quotidien. À ceux qui tiennent, qui s’adaptent, qui encaissent. À ceux pour qui la fatigue est devenue un bruit de fond. Infirmier spécialisé, cadre de santé, maître-assistant et coach en santé métabolique… J’ai appris à observer le corps sous différents angles : scientifique, clinique, humain. Et s’il y a bien une chose qui m’a frappé au fil des années, c’est celle-ci : les soignants parlent très bien de la santé… sauf de la leur. Non pas par ignorance. Mais par habitude. Habitude de faire passer l’autre avant soi. Habitude de fonctionner en mode “ça ira”. Habitude de considérer certains signaux comme normaux : la fatigue persistante, le sommeil haché, les repas rapides, le stress constant. Après tout, c’est le métier, non ? Le corps des soignants est incroyablement adaptable. Il s’ajuste aux horaires décalés, aux nuits, à la charge mentale, au stress émotionnel. Il compense. Longtemps. Mais cette capacité d’adaptation a un coût, souvent invisible au début. La santé métabolique ne se dérègle pas du jour au lendemain. Elle s’altère progressivement, en silence, pendant que l’on continue à assurer. Pendant que l’on minimise. Pendant que l’on repousse. Et c’est là que quelque chose mérite, peut-être, d’être interrogé. À partir de quand “tenir” devient-il autre chose que “aller bien” ? Cette question n’est pas une critique. Encore moins une injonction. C’est une invitation à regarder autrement ce que l’on vit dans ce métier. Beaucoup de soignants savent reconnaître les signes chez leurs patients. Mais quand il s’agit d’eux-mêmes, ils rationalisent. Ils s’adaptent encore. Ils attendent. Ce premier post n’est pas là pour proposer des solutions. Il est là pour ouvrir un espace de réflexion. Un espace où la santé du soignant a autant de valeur que celle qu’il protège au quotidien. Et si, pour une fois, la question n’était pas : “Est-ce que je tiens ?” mais plutôt : “Comment va réellement mon corps en ce moment ?” Si cette question te traverse l’esprit, même brièvement, alors ce post a rempli son rôle. Ce n’est que le début. Assan Khadira