💥 Et si nous avions mal compris la prise de poids depuis des décennies ? Et si ce n’était pas uniquement une histoire de calories…mais une histoire de biologie invisible ?
🧠 On continue de penser que tout se joue dans le cerveau, dans la volonté, dans les choix.
Pourtant, une autre réalité s’impose dans la littérature scientifique :
👉 L’intestin est un organe neuroendocrinien majeur
👉 Il abrite un écosystème de plus de 100 000 milliards de micro-organismes
👉 Et cet écosystème dialogue en permanence avec le cerveau, le foie, le tissu adipeux
Ce système porte un nom : le microbiote intestinal.
Et il agit comme un véritable modulateur métabolique global.
🔬 Ce que la science met clairement en évidence aujourd’hui
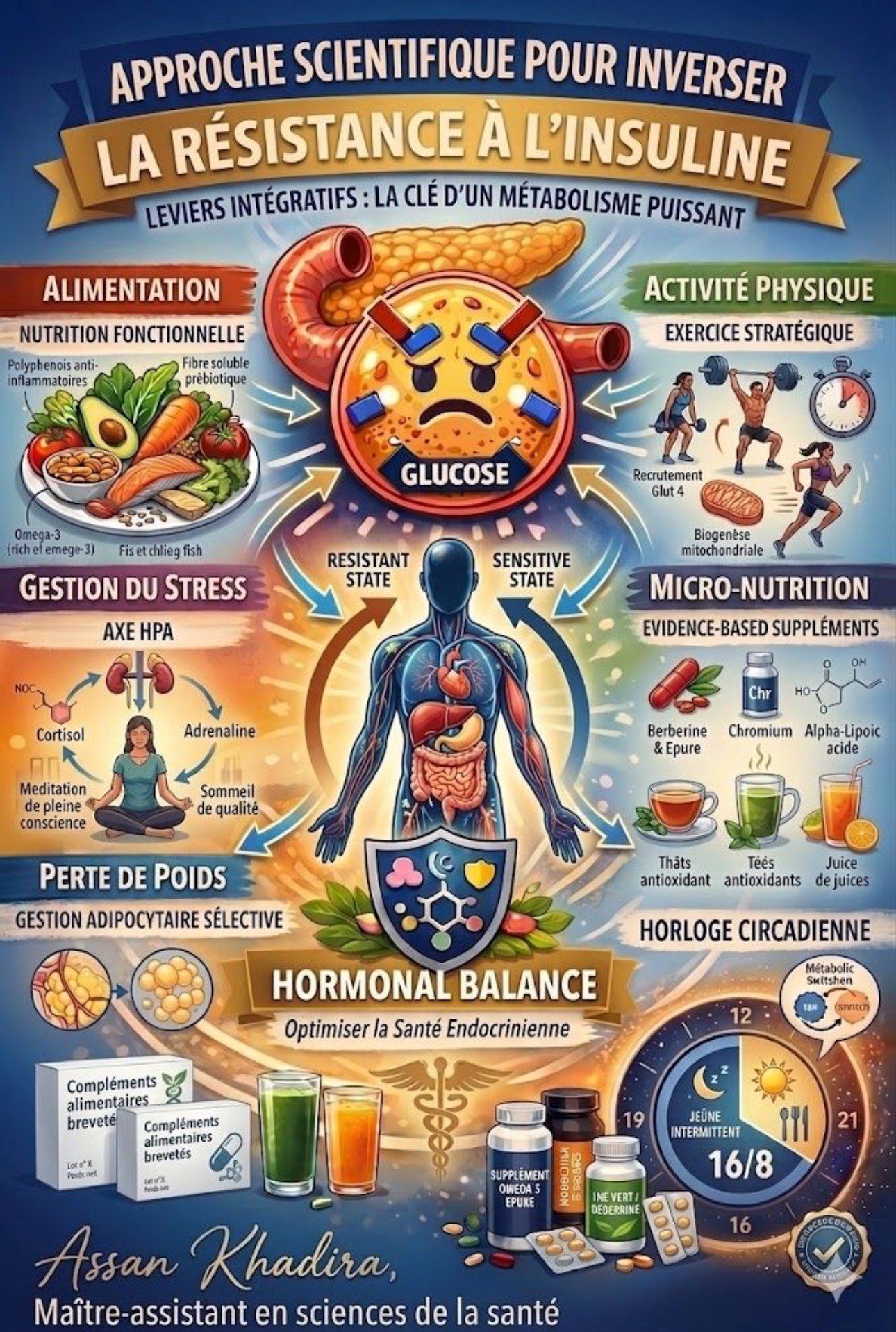
📌 1. Le microbiote module l’extraction énergétique des aliments
Certaines signatures microbiennes augmentent la capacité à extraire des calories à partir de substrats pourtant identiques.
➡️ À apport égal, l’énergie réellement disponible pour l’organisme diffère (Turnbaugh et al., 2006)
👉 Cela remet directement en question le paradigme simpliste du “calories in / calories out”.
📌 2. Il influence directement les voies métaboliques clés
Le microbiote intervient dans :
• la sensibilité à l’insuline
• le métabolisme des lipides
• la production d’acides gras à chaîne courte
➡️ Ces métabolites jouent un rôle central dans la régulation énergétique (Cani & Delzenne, 2009)
👉 Autrement dit : le microbiote n’est pas un spectateur, c’est un acteur biochimique.
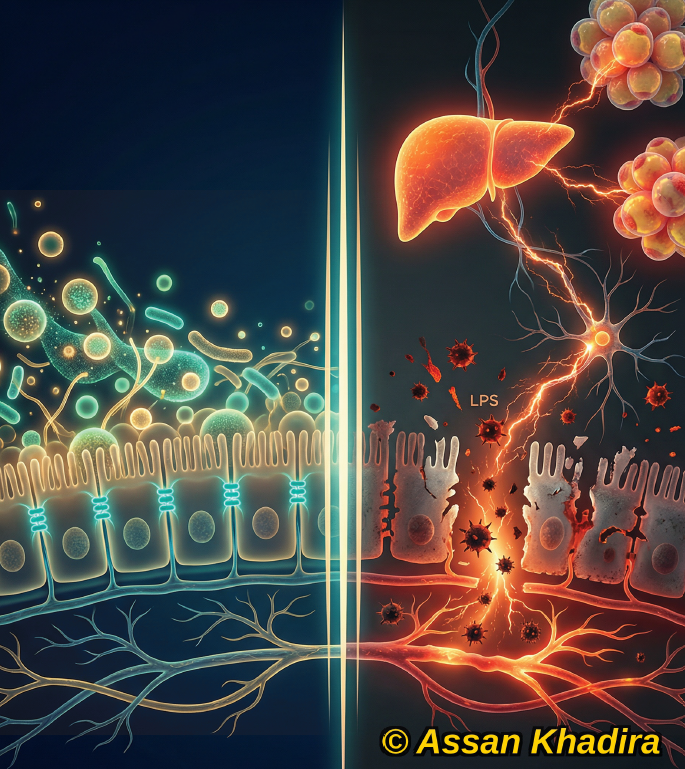
📌 3. La dysbiose induit une inflammation métabolique de bas grade
Un déséquilibre du microbiote favorise le passage de lipopolysaccharides (LPS) dans la circulation →
➡️ activation du système immunitaire
➡️ inflammation chronique silencieuse
➡️ insulinorésistance
(Cani & Delzenne, 2009)
👉 Cette inflammation est aujourd’hui reconnue comme un pilier du syndrome métabolique.
📌 4. Le microbiote influence les signaux de faim et de satiété
Via l’axe intestin-cerveau, il module :
• la leptine
• la ghréline
• les peptides intestinaux
➡️ impact direct sur les comportements alimentaires (Tilg & Moschen, 2014)
👉 Ce que nous appelons “fringale” est aussi, en partie, un signal microbien.
📌 5. Des profils microbiens distincts sont associés à l’obésité
Des altérations de la diversité et de la composition bactérienne ont été observées chez les individus en surpoids, indépendamment des apports alimentaires déclarés (Ley et al., 2005)
👉 Ce n’est donc pas uniquement une question de comportement.
⚡ Conséquence majeure : changer de paradigme
Nous ne sommes plus face à un simple déséquilibre énergétique.
Nous sommes face à :
👉 un déséquilibre écologique
👉 un système métabolique interconnecté
👉 une régulation multi-organes intégrant le microbiote
🔥 Ce que cela implique concrètement
Continuer à réduire la prise de poids à :
❌ une question de volonté
❌ une équation calorique simplifiée
est aujourd’hui scientifiquement insuffisant.
👉 Le microbiote agit comme une interface entre l’environnement et le métabolisme
Il transforme :
• ce que nous mangeons
• ce que nous absorbons
• ce que nous stockons
💡 Nouvelle lecture de la santé métabolique
Ce que nous appelons “prise de poids” pourrait être vu comme :
➡️ l’expression d’un microbiote déséquilibré
➡️ un signal d’alerte d’un système métabolique perturbé
➡️ une adaptation biologique… et non un simple excès
✨ Comprendre cela, c’est élever le niveau de réflexion. C’est passer d’une vision réductrice
à une vision systémique, intégrée et scientifique.
👉 Et si la prochaine révolution en santé métabolique n’était pas dans une nouvelle intervention…mais dans une meilleure compréhension de cet écosystème invisible ?
💬 Curieux d’avoir votre regard sur cette évolution
🔁 Partagez si vous pensez que ce changement de paradigme est essentiel
#Microbiote #SantéMétabolique #SciencesDeLaSanté #Obésité #MédecinePréventive
📚 Références (APA)
• Turnbaugh, P. J., et al. (2006). An obesity-associated gut microbiome with increased capacity for energy harvest. Nature, 444(7122), 1027–1031.
• Cani, P. D., & Delzenne, N. M. (2009). Role of gut microbiota in energy metabolism and metabolic disease. Current Pharmaceutical Design, 15(13), 1546–1558.
• Ley, R. E., et al. (2005). Obesity alters gut microbial ecology. Proceedings of the National Academy of Sciences, 102(31), 11070–11075.
• Tilg, H., & Moschen, A. R. (2014). Microbiota and diabetes: an evolving relationship. Gut, 63(9), 1513–1521.

Chez les soignants, certaines sensations deviennent rapidement familières. Une fatigue qui persiste malgré le repos. Un sommeil fragmenté. Des variations d’appétit. Une énergie inégale au fil de la journée. Ces signes sont souvent banalisés. Attribués aux horaires, au stress, à la charge émotionnelle du métier. Et, en un sens, cette lecture n’est pas fausse. Le corps humain possède une capacité remarquable : l’adaptation. Sur le plan physiologique, il ajuste en permanence ses systèmes hormonaux, métaboliques et nerveux pour maintenir une forme de stabilité interne, ce que l’on appelle l’homéostasie. Chez les soignants, cette adaptation est sollicitée de manière chronique. Les horaires décalés perturbent les rythmes circadiens. Le stress répété active durablement l’axe hypothalamo-hypophyso-surrénalien. Le manque de récupération modifie la régulation du cortisol, de l’insuline, de la leptine ou encore de la ghréline. Individuellement, ces ajustements sont réversibles. Mais lorsqu’ils deviennent la norme, le corps ne revient plus réellement à l’équilibre initial. Il fonctionne autrement. C’est là que la frontière devient floue entre adaptation et déséquilibre. D’un point de vue métabolique, il ne s’agit pas d’un effondrement brutal. La dérégulation est progressive, silencieuse, souvent longtemps asymptomatique. Le corps continue d’assurer les fonctions essentielles. Il compense. Cette compensation a toutefois un coût biologique. Une augmentation de l’inflammation de bas grade. Une altération de la sensibilité à l’insuline. Une récupération moins efficace. Une tolérance au stress qui diminue avec le temps. Rien qui empêche d’exercer. Mais suffisamment pour que le corps ne soit plus réellement en bonne santé. Dans le monde du soin, on confond fréquemment capacité fonctionnelle et équilibre physiologique. Tant que le soignant travaille, tient ses gardes, reste performant, le reste passe au second plan. Pourtant, le corps envoie des signaux bien avant la pathologie. Ils sont simplement discrets, diffus, faciles à rationaliser. Ce n’est ni un manque de connaissances, ni un déni. C’est une conséquence directe d’un métier qui valorise l’endurance et la disponibilité. La question n’est donc pas : « Suis-je encore capable d’assurer ? » mais plutôt : « Dans quel état physiologique mon corps assure-t-il aujourd’hui ? » Ce texte n’a pas pour objectif de médicaliser le quotidien des soignants. Il vise à rappeler une réalité souvent oubliée : l’adaptation chronique n’est pas un état neutre pour l’organisme. Dans le prochain article, nous aborderons ce que ces déséquilibres silencieux peuvent produire à moyen terme, et pourquoi ils sont si souvent invisibles… même aux yeux des professionnels de santé. Assan Khadira

Je m’adresse ici à vous, infirmiers, héros du quotidien. À ceux qui tiennent, qui s’adaptent, qui encaissent. À ceux pour qui la fatigue est devenue un bruit de fond. Infirmier spécialisé, cadre de santé, maître-assistant et coach en santé métabolique… J’ai appris à observer le corps sous différents angles : scientifique, clinique, humain. Et s’il y a bien une chose qui m’a frappé au fil des années, c’est celle-ci : les soignants parlent très bien de la santé… sauf de la leur. Non pas par ignorance. Mais par habitude. Habitude de faire passer l’autre avant soi. Habitude de fonctionner en mode “ça ira”. Habitude de considérer certains signaux comme normaux : la fatigue persistante, le sommeil haché, les repas rapides, le stress constant. Après tout, c’est le métier, non ? Le corps des soignants est incroyablement adaptable. Il s’ajuste aux horaires décalés, aux nuits, à la charge mentale, au stress émotionnel. Il compense. Longtemps. Mais cette capacité d’adaptation a un coût, souvent invisible au début. La santé métabolique ne se dérègle pas du jour au lendemain. Elle s’altère progressivement, en silence, pendant que l’on continue à assurer. Pendant que l’on minimise. Pendant que l’on repousse. Et c’est là que quelque chose mérite, peut-être, d’être interrogé. À partir de quand “tenir” devient-il autre chose que “aller bien” ? Cette question n’est pas une critique. Encore moins une injonction. C’est une invitation à regarder autrement ce que l’on vit dans ce métier. Beaucoup de soignants savent reconnaître les signes chez leurs patients. Mais quand il s’agit d’eux-mêmes, ils rationalisent. Ils s’adaptent encore. Ils attendent. Ce premier post n’est pas là pour proposer des solutions. Il est là pour ouvrir un espace de réflexion. Un espace où la santé du soignant a autant de valeur que celle qu’il protège au quotidien. Et si, pour une fois, la question n’était pas : “Est-ce que je tiens ?” mais plutôt : “Comment va réellement mon corps en ce moment ?” Si cette question te traverse l’esprit, même brièvement, alors ce post a rempli son rôle. Ce n’est que le début. Assan Khadira