🚶♂️ 10 000 pas par jour : un objectif populaire… mais métaboliquement insuffisant ?
On continue de promouvoir un chiffre :👉 10 000 pas par jour
Simple. Mesurable. Rassurant.
Mais sur le plan de la santé métabolique, la réalité est plus exigeante et surtout, différente.
📊 Un repère… qui ne vient pas de la science
Le seuil des 10 000 pas :
❌ n’est pas issu d’un consensus scientifique
❌ ne repose pas sur des essais cliniques
👉 Il provient d’une stratégie marketing japonaise des années 1960 (Tudor-Locke et al., 2011).
📈 Ce que montrent réellement les données actuelles
Les études récentes apportent une lecture plus fine :
Des bénéfices apparaissent dès 6 000 à 8 000 pas/jour (Lee et al., 2019 ; Paluch et al., 2021)
La relation dose-réponse présente un effet plateau
Mais surtout : le niveau de sédentarité module fortement ces bénéfices (Ekelund et al., 2019)
👉 Traduction : atteindre 10 000 pas ne garantit pas une bonne santé… si le reste de la journée est passé assis.
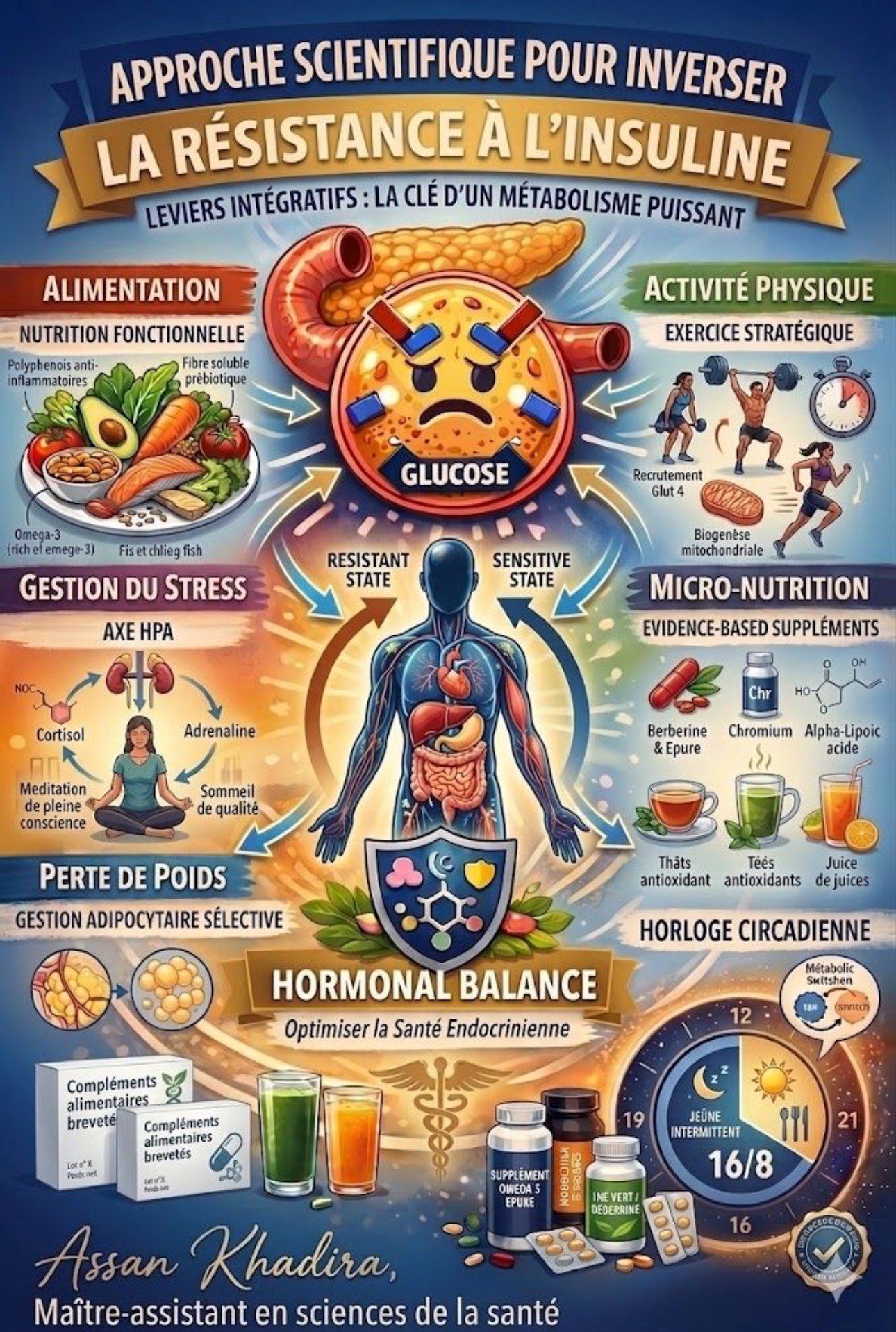
💡 Le vrai sujet : la santé métabolique ne répond pas qu’au volume
Sur le plan physiologique, le corps ne “compte” pas seulement les pas.
Il répond à des stimuli métaboliques répétés.
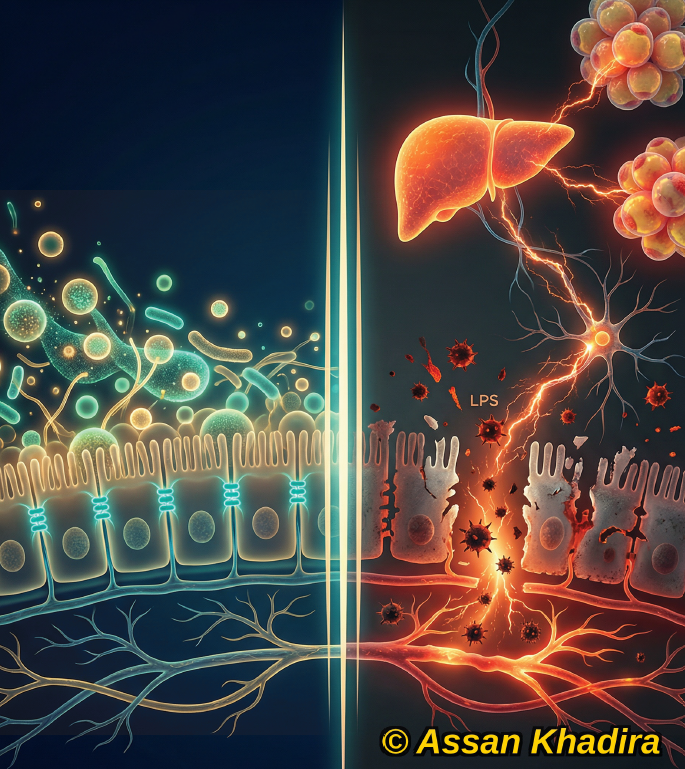
Une sédentarité prolongée entraîne :
- une baisse de la sensibilité à l’insuline
- une altération du métabolisme du glucose
- une diminution de l’activité des enzymes impliquées dans le métabolisme lipidique
À l’inverse, de simples interruptions régulières :
✔️ améliorent la glycémie postprandiale
✔️ stimulent l’oxydation des lipides
✔️ réduisent le risque cardiométabolique (Dunstan et al., 2012)
👉 Autrement dit :
le métabolisme a besoin de fréquence, pas seulement de volume.
⚠️ Le piège classique
👉 Faire 10 000 pas le soir après une journée assise
≠ compenser 8 à 10 heures d’inactivité
Ce modèle crée une illusion d’efficacité… sans répondre pleinement aux enjeux métaboliques.
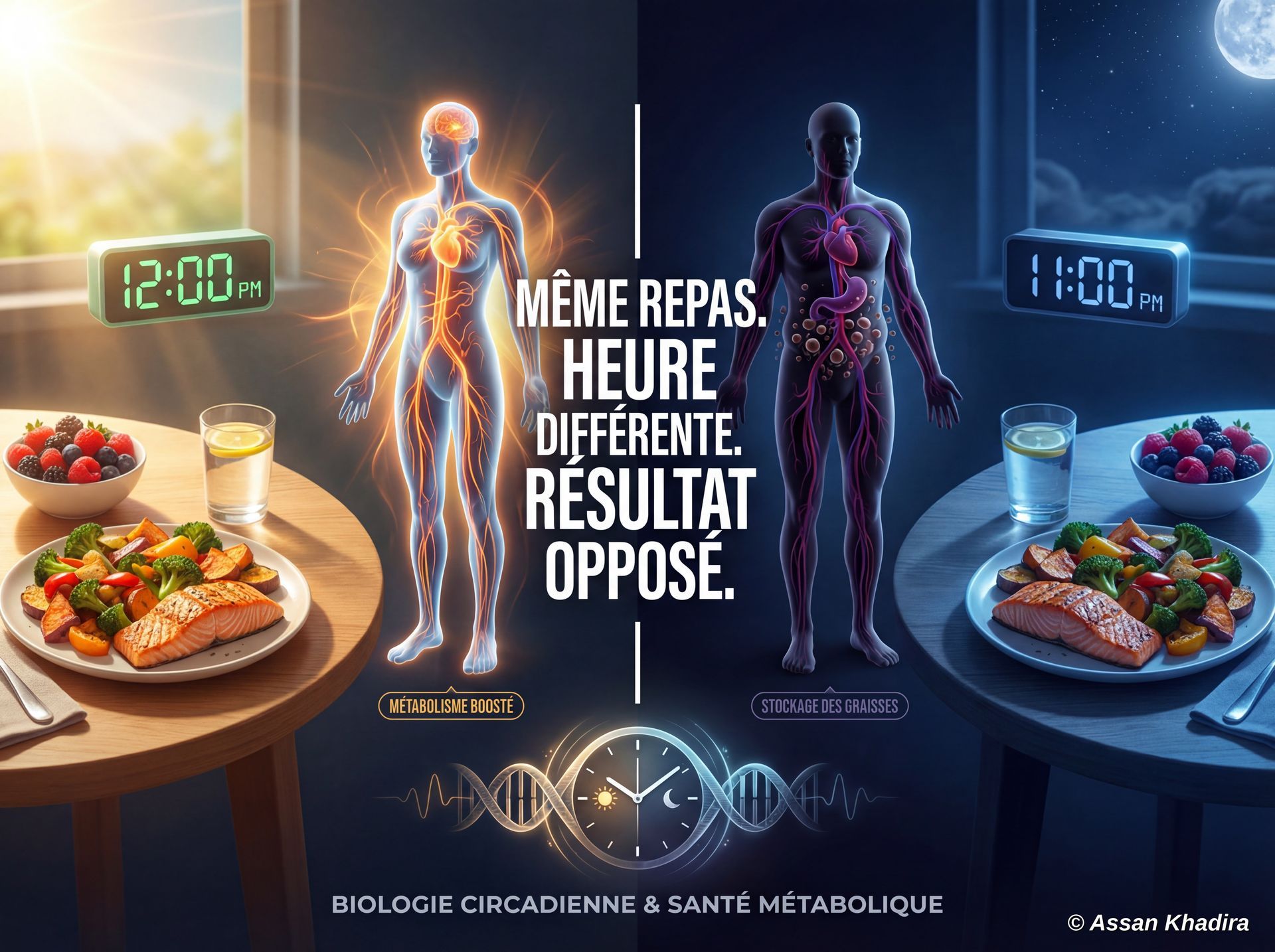
🚗 Une analogie simple
Le métabolisme, c’est comme un feu :
🔥 si vous l’alimentez régulièrement → il reste actif
🪵 si vous attendez toute la journée pour ajouter du bois → il s’éteint entre-temps
🎯 Implication concrète (santé métabolique)
Plutôt que de viser uniquement un total de pas :
➡️ intégrer des “stimulations métaboliques” tout au long de la journée :
- se lever toutes les 30 à 60 minutes
- marcher 2–5 minutes régulièrement
- fractionner l’activité physique
- limiter les périodes prolongées d’inactivité
👉 Objectif : maintenir un métabolisme actif en continu
💬 Et vous ?
👉 Pensez-vous que les recommandations actuelles sous-estiment l’impact de la sédentarité sur la santé métabolique ?
👉 Avez-vous modifié votre façon de bouger au quotidien (fréquence vs volume) ?
Vos retours et expériences sont précieux.
📚 Références (APA)
Dunstan, D. W., Kingwell, B. A., Larsen, R., Healy, G. N., Cerin, E., Hamilton, M. T., … Owen, N. (2012). Breaking up prolonged sitting reduces postprandial glucose and insulin responses. Diabetes Care, 35(5), 976–983. https://doi.org/10.2337/dc11-1931
Ekelund, U., Tarp, J., Steene-Johannessen, J., Hansen, B. H., Jefferis, B., Fagerland, M. W., … Lee, I.-M. (2019). Dose-response associations between accelerometry measured physical activity and sedentary time and all cause mortality. BMJ, 366, l4570. https://doi.org/10.1136/bmj.l4570
Lee, I.-M., Shiroma, E. J., Kamada, M., Bassett, D. R., Matthews, C. E., & Buring, J. E. (2019). Association of step volume and intensity with all-cause mortality in older women. JAMA Internal Medicine, 179(8), 1105–1112. https://doi.org/10.1001/jamainternmed.2019.0899
Paluch, A. E., Bajpai, S., Bassett, D. R., Carnethon, M. R., Ekelund, U., Evenson, K. R., … Kraus, W. E. (2021). Daily steps and all-cause mortality: A meta-analysis. The Lancet Public Health, 6(11), e819–e828. https://doi.org/10.1016/S2468-2667(21)00125-2
Tudor-Locke, C., Hatano, Y., Pangrazi, R. P., & Kang, M. (2011). Revisiting “how many steps are enough?”. Medicine & Science in Sports & Exercise, 43(7), 1323–1324. https://doi.org/10.1249/MSS.0b013e318213fefb
#SantéMétabolique #MetabolicHealth #Prévention #ActivitéPhysique #Sédentarité

Chez les soignants, certaines sensations deviennent rapidement familières. Une fatigue qui persiste malgré le repos. Un sommeil fragmenté. Des variations d’appétit. Une énergie inégale au fil de la journée. Ces signes sont souvent banalisés. Attribués aux horaires, au stress, à la charge émotionnelle du métier. Et, en un sens, cette lecture n’est pas fausse. Le corps humain possède une capacité remarquable : l’adaptation. Sur le plan physiologique, il ajuste en permanence ses systèmes hormonaux, métaboliques et nerveux pour maintenir une forme de stabilité interne, ce que l’on appelle l’homéostasie. Chez les soignants, cette adaptation est sollicitée de manière chronique. Les horaires décalés perturbent les rythmes circadiens. Le stress répété active durablement l’axe hypothalamo-hypophyso-surrénalien. Le manque de récupération modifie la régulation du cortisol, de l’insuline, de la leptine ou encore de la ghréline. Individuellement, ces ajustements sont réversibles. Mais lorsqu’ils deviennent la norme, le corps ne revient plus réellement à l’équilibre initial. Il fonctionne autrement. C’est là que la frontière devient floue entre adaptation et déséquilibre. D’un point de vue métabolique, il ne s’agit pas d’un effondrement brutal. La dérégulation est progressive, silencieuse, souvent longtemps asymptomatique. Le corps continue d’assurer les fonctions essentielles. Il compense. Cette compensation a toutefois un coût biologique. Une augmentation de l’inflammation de bas grade. Une altération de la sensibilité à l’insuline. Une récupération moins efficace. Une tolérance au stress qui diminue avec le temps. Rien qui empêche d’exercer. Mais suffisamment pour que le corps ne soit plus réellement en bonne santé. Dans le monde du soin, on confond fréquemment capacité fonctionnelle et équilibre physiologique. Tant que le soignant travaille, tient ses gardes, reste performant, le reste passe au second plan. Pourtant, le corps envoie des signaux bien avant la pathologie. Ils sont simplement discrets, diffus, faciles à rationaliser. Ce n’est ni un manque de connaissances, ni un déni. C’est une conséquence directe d’un métier qui valorise l’endurance et la disponibilité. La question n’est donc pas : « Suis-je encore capable d’assurer ? » mais plutôt : « Dans quel état physiologique mon corps assure-t-il aujourd’hui ? » Ce texte n’a pas pour objectif de médicaliser le quotidien des soignants. Il vise à rappeler une réalité souvent oubliée : l’adaptation chronique n’est pas un état neutre pour l’organisme. Dans le prochain article, nous aborderons ce que ces déséquilibres silencieux peuvent produire à moyen terme, et pourquoi ils sont si souvent invisibles… même aux yeux des professionnels de santé. Assan Khadira

Je m’adresse ici à vous, infirmiers, héros du quotidien. À ceux qui tiennent, qui s’adaptent, qui encaissent. À ceux pour qui la fatigue est devenue un bruit de fond. Infirmier spécialisé, cadre de santé, maître-assistant et coach en santé métabolique… J’ai appris à observer le corps sous différents angles : scientifique, clinique, humain. Et s’il y a bien une chose qui m’a frappé au fil des années, c’est celle-ci : les soignants parlent très bien de la santé… sauf de la leur. Non pas par ignorance. Mais par habitude. Habitude de faire passer l’autre avant soi. Habitude de fonctionner en mode “ça ira”. Habitude de considérer certains signaux comme normaux : la fatigue persistante, le sommeil haché, les repas rapides, le stress constant. Après tout, c’est le métier, non ? Le corps des soignants est incroyablement adaptable. Il s’ajuste aux horaires décalés, aux nuits, à la charge mentale, au stress émotionnel. Il compense. Longtemps. Mais cette capacité d’adaptation a un coût, souvent invisible au début. La santé métabolique ne se dérègle pas du jour au lendemain. Elle s’altère progressivement, en silence, pendant que l’on continue à assurer. Pendant que l’on minimise. Pendant que l’on repousse. Et c’est là que quelque chose mérite, peut-être, d’être interrogé. À partir de quand “tenir” devient-il autre chose que “aller bien” ? Cette question n’est pas une critique. Encore moins une injonction. C’est une invitation à regarder autrement ce que l’on vit dans ce métier. Beaucoup de soignants savent reconnaître les signes chez leurs patients. Mais quand il s’agit d’eux-mêmes, ils rationalisent. Ils s’adaptent encore. Ils attendent. Ce premier post n’est pas là pour proposer des solutions. Il est là pour ouvrir un espace de réflexion. Un espace où la santé du soignant a autant de valeur que celle qu’il protège au quotidien. Et si, pour une fois, la question n’était pas : “Est-ce que je tiens ?” mais plutôt : “Comment va réellement mon corps en ce moment ?” Si cette question te traverse l’esprit, même brièvement, alors ce post a rempli son rôle. Ce n’est que le début. Assan Khadira